Glosario
O | P | Q | R | S | T | U | V | W | X | Y | Z
-
V
- Vagina (Cáncer)
- Cáncer que se forma en los tejidos de la vagina (vía del parto). La vagina se extiende desde el cuello uterino (la abertura del útero) hasta el exterior del cuerpo.
El cáncer de vagina es un tumor muy poco común, representando entre el 1-2% de los cánceres ginecológicos.
Por lo general hay dos tipos de cáncer de vagina:- Carcinoma de células escamosas: cáncer que se origina en las células que forman la pared de la vagina. Es el más frecuente, y aparece en mujeres mayores de 60 años.
- Adenocarcinoma: cáncer que se origina en las glándulas de la vagina.
- Existen otros tipos de cáncer de vagina pero son realmente excepcionales, como por ejemplo melanoma o sarcoma de vagina.
Elección del tratamiento
Una vez que se ha confirmado el diagnóstico de cáncer de vagina y se han realizado las pruebas necesarias para conocer en qué fase está la enfermedad, se debe determinar cuál es el tratamiento más adecuado para curarla. El ginecólogo y/o el oncólogo le recomendará y explicará las posibilidades de tratamiento más adecuadas en su caso para que una vez que haya recibido la suficiente información pueda tomar una decisión.
Los tratamientos más frecuentemente empleados en el cáncer de vagina son la cirugía, la radioterapia, y la quimioterapia.
Este tratamiento puede variar en función de varios factores (estadio, tipo de tumor, la edad, el estado general del paciente) siendo el más importante el estadio del tumor:
Estadio 0 (carcinoma in situ)
El tratamiento para el estadio 0 puede incluir los siguientes procedimientos:
- Escisión local amplia, con un injerto de piel o sin este.
- Vaginectomía parcial o total, con injerto de piel o sin este.
- Quimioterapia tópica.
- Cirugía láser.
- Radioterapia interna.
Cáncer de vagina en estadio I
El tratamiento del cáncer de vagina de células escamosas en estadio I puede incluir los siguientes procedimientos:
- Radioterapia interna, con radioterapia externa o sin esta, dirigidas a los ganglios linfáticos o los tumores grandes.
- Escisión local amplia o vaginectomía con reconstrucción de la vagina. Se puede administrar radioterapia después de la cirugía.
- Vaginectomía y disección de ganglios linfáticos, con reconstrucción de la vagina o sin esta. Se puede administrar radioterapia después de la cirugía.
El tratamiento del adenocarcinoma vaginal en estadio I puede incluir los siguientes procedimientos:
- Vaginectomía, histerectomía y disección de ganglios linfáticos. Después de la cirugía, se puede hacer una reconstrucción de la vagina o administrarse radioterapia.
- Radioterapia interna, con radioterapia externa o sin esta, dirigidas a ganglios linfáticos.
- Combinación de tratamientos, que puede incluir escisión local amplia, con disección de ganglios linfáticos o sin esta, y radioterapia interna.
Cáncer de vagina en estadio II
El tratamiento del cáncer de vagina en estadio II es el mismo para el cáncer de células escamosas y el adenocarcinoma. Puede incluir los siguientes procedimientos:
- Radioterapia interna y externa dirigida a la vagina, con radioterapia externa dirigida a los ganglios linfáticos o sin ella.
- Vaginectomía o exenteración pélvica, con radioterapia o sin ella.
Cáncer de vagina en estadio III
El tratamiento del cáncer de vagina en estadio III es el mismo para el cáncer de células escamosas y el adenocarcinoma. El tratamiento puede incluir radioterapia interna y externa, con cirugía o sin esta.
Cáncer de vagina en estadio IVA
El tratamiento del cáncer de vagina en estadio IVA es el mismo para el cáncer de células escamosas y el adenocarcinoma. El tratamiento puede incluir radioterapia interna y externa, con cirugía o sin esta.
Cáncer de vagina en estadio IVB
El tratamiento del cáncer de vagina en estadio IVB es el mismo para el cáncer de células escamosas y el adenocarcinoma. El tratamiento puede incluir los siguientes procedimientos:
- Radioterapia como terapia paliativa para aliviar los síntomas y mejorar la calidad de vida.
- También se puede administrar quimioterapia.
Opciones de tratamiento para el cáncer de vagina recidivante
El tratamiento del cáncer de vagina recidivante puede incluir los siguientes procedimientos:
- Exenteración pélvica.
- Radioterapia.
Cirugía
La mayoría de los tumores de vagina se diagnostican en fases tempranas, es decir, no se han diseminado fuera de la vagina, por lo que la cirugía suele ser el tratamiento más importante y el primero en llevarse a cabo en la mayoría de estos tumores.
En ocasiones, después de la cirugía puede ser necesaria la radioterapia para asegurarse que se eliminan todas las células malignas.
Las técnicas quirúrgicas para tratar el cáncer de vagina son:
- Cirugía con láser: se utiliza el láser como si fuera un bisturí para extirpar tumores superficiales.
- Escisión local amplia: similar a la anterior, pero realizada con bisturí extirpando el cáncer junto con parte del tejido sano que lo rodea.
- Vaginectomía: se extirpa el tumor con toda la vagina.
- Linfadenectomía: extirpación de los ganglios linfáticos que hay en la pelvis o en las ingles.
- Exenteración pélvica: es una cirugía de gran envergadura que se utiliza en casos extremos como por ejemplo cuando hay una recaída en la pelvis. Se extirpa la vagina, los ovarios, los ganglios linfáticos, el recto y la vejiga, y se realizan orificios artificiales para poder evacuar la orina y las heces.
QuimioterapiaLa quimioterapia es una de las modalidades terapéuticas más empleada en el tratamiento del cáncer, y consiste en la administración de medicamentos para detener el cáncer.
Sin embargo la quimioterapia no es un tratamiento habitual en el cáncer de vagina y sólo se emplea:
De forma tópica, en forma de pomada vaginal para eliminar células malignas. La quimioterapia tópica debe repetirse varias veces (alrededor de 10 veces) y puede ocasionar irritación de la vagina o de la vulva. Este tratamiento es poco habitual y sólo debe utilizarse en casos muy seleccionados.
De forma intravenosa para detener el crecimiento tumoral en estadios más avanzados.Radioterapia
La radioterapia es el empleo de radiaciones ionizantes para el tratamiento, local o locorregional, de determinados tumores que emplea rayos X con altas dosis de irradiación. Su objetivo es destruir las células tumorales causando el menor daño posible a los tejidos sanos que rodean dicho tumor.
En los tumores de vagina, la radioterapia que se aplica puede ser externa o interna, aunque generalmente se combinan ambas modalidades.
En la radioterapia externa se emplean equipos generadores de radiación (aceleradores lineales) que en ningún momento contactan con la paciente. La radioterapia interna consiste en la colocación de materiales radiactivos próximos a la zona tumoral. Se introducen en la vagina, por lo que se denomina radioterapia endocavitaria.
El tratamiento con radioterapia siempre es individualizado, es decir, cada enferma tendrá su tratamiento específico y distinto al de otra paciente.
Según la finalidad con que se emplee, la radioterapia puede ser curativa o paliativa para aliviar síntomas provocados por el cáncer como dolor, sangrado vaginal, etc.
Planificación del tratamiento con RT:
Antes de empezar con el tratamiento propiamente dicho, es preciso realizar una planificación o simulación del mismo. Su finalidad es determinar una serie de parámetros que variarán dependiendo del tipo, de la localización y de la extensión del tumor, así como de las características anatómicas de cada enfermo.
Durante todo el tratamiento, el paciente ha de permanecer inmóvil y mantener la misma postura. Es frecuente, que próximo a la zona del tumor se encuentren determinadas estructuras importantes como la vejiga, el recto, las cabezas femorales, entre otras. Para administrar la radiación con una precisión elevada y evitar que los tejidos sanos que rodean al tumor reciban más dosis de la tolerada, se utilizan sistemas de inmovilización muy precisos para que permitan la administración de la radiación con gran exactitud.
Habitualmente, para realizar el cálculo de la dosis que va a recibir tanto el tumor como los tejidos sanos de alrededor del mismo, es necesario realizar una tomografía de localización, cuyas imágenes se introducen en la computadora, donde se determina el volumen de tratamiento.
Antes de la realización de la tomografía se determina el sistema de inmovilización más adecuado para cada paciente según la técnica que se vaya a aplicar.
Una vez realizada la planificación, estos sistemas de fijación permiten su reproducción diaria en la sala de tratamiento.
¿Dónde se realiza el tratamiento con radioterapia?
Las habitaciones donde se realizan los tratamientos de radioterapia externa se llaman salas de radioterapia o búnkeres. Estas habitaciones poseen paredes de hormigón con un gran espesor que proporcionan un aislamiento perfecto impidiendo que la radiación salga fuera de ellas.
Mientras dura la sesión de tratamiento el paciente estará solo en el interior de la sala, pero vigilado por el personal especializado a través de un circuito de televisión y un interfono.
¿Por qué es necesario acudir todos los días?
Si se administrara toda la dosis de radiación en una única sesión se producirían daños muy serios en los tejidos. Para minimizar estos efectos secundarios, la dosis total de radiación se fracciona, repartiéndose en un número determinado de sesiones y días.
El fraccionamiento estándar consiste en administrar una sesión al día durante cinco días a la semana descansando dos, generalmente sábados y domingos. Para su administración no es necesario estar ingresado, puede acudir al hospital para el tratamiento y una vez finalizado volver a su casa.
¿Cuánto dura el tratamiento?
El tratamiento de radioterapia suele durar entre dos y siete semanas, dependiendo de la dosis que se administre y del número total de sesiones.
Diariamente, cada sesión dura sólo unos minutos (quince aproximadamente). El tiempo real de irradiación dura unos segundos.
Una vez finalizado el tratamiento diario, puede estar en contacto con otras personas, ya que no emite ningún tipo de radiactividad. Sus relaciones sociales, laborales y familiares no tienen por qué verse afectadas mientras dure el tratamiento.
Efectos secundarios:
La radioterapia, al mismo tiempo que elimina células enfermas, puede afectar a los tejidos sanos cercanos al área de tratamiento y como consecuencia aparecen efectos secundarios en la zona que ha recibido el tratamiento.
Estos efectos son difíciles de prever con exactitud, ya que dependen de múltiples factores como la zona del organismo donde se realiza el tratamiento, la dosis, el fraccionamiento y la susceptibilidad individual de cada persona. En algunos casos se producen efectos mínimos, mientras que en otros son más serios y es necesario administrar tratamiento médico para su control..
Radioterapia interna
Es una técnica de tratamiento que consiste en introducir en el interior del organismo isótopos radiactivos. Se pueden implantar de forma temporal o permanente en la zona a tratar.
Con la radioterapia interna se logra administrar altas dosis de radiación a cortas distancias, de tal forma, que llega muy poca dosis a los tejidos sanos circundantes al implante.
¿Cómo se colocan los implantes?
Dependiendo del tipo de implante que se vaya a realizar es necesario permanecer ingresado en el hospital durante 1 o dos días, en otros casos el paciente podrá irse a su casa el mismo día tras recibir el tratamiento. Bajo sedación o anestesia general, se efectuará la colocación de los isótopos radiactivos.
¿Es necesario permanecer aislado?
En ocasiones, mientras tenga colocados los implantes es necesario que permanezca en una habitación, preparada especialmente para tal fin.
El paciente estará controlado, en todo momento, a través de un monitor de televisión por el personal sanitario responsable de su cuidado.¿Cuánto dura el tratamiento?
La duración del tratamiento dependerá en gran medida del tipo de isótopo que se haya empleado en el implante y de la cantidad de dosis que se quiera administrar en la zona del tumor, pero generalmente oscila entre minutos y días.
- Vejiga (Cáncer)
Cáncer que se forma en los tejidos de la vejiga (el órgano que almacena orina). La mayoría de los cánceres de vejiga son carcinomas de células de transición (cáncer que empieza en células que normalmente forman el recubrimiento interno de la vejiga).
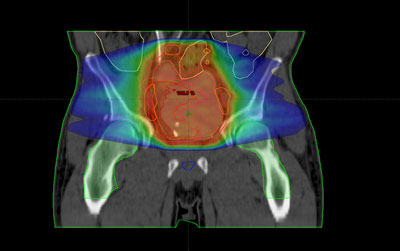
Otros tipos incluyen el carcinoma de células escamosas (cáncer que empieza en células delgadas y planas) y el adenocarcinoma (cáncer que empieza en las células que elaboran y liberan moco y otros líquidos). Las células que forman el carcinoma de células escamosas y el adenocarcinoma se desarrollan en el recubrimiento interno de la vejiga como resultado de irritación crónica e inflamación.
Carcinoma de células transicionales: es el tipo de cáncer más frecuente en la vejiga. Supone aproximadamente el 90% de todos los tumores en esta localización.
Una variedad de carcinoma de células transicionales es el papilar, que crece hacia el interior de la vejiga en forma de dedo o seta. Es un tumor de buen pronóstico.
Cuando el tumor está únicamente localizado en la capa más interna de la vejiga sin invadir otras capas más profundas de la pared, se le denomina carcinoma no invasivo o no infiltrante. Cuando el tumor invade la capa muscular de la pared vesical se le denomina invasivo o infiltrante.
Carcinoma escamoso: supone tan sólo un 2% del total de tumores de vejiga.
Adenocarcinoma: entre un 1 y un 2% de todos los tumores de vejiga son adenocarcinomas.Elección del tratamiento
Una vez que se ha confirmado el diagnóstico de cáncer de vejiga y se han realizado las pruebas necesarias para conocer en qué fase está la enfermedad, se debe determinar cuál es el tratamiento más adecuado. El especialista le recomendará y explicará las posibilidades más adecuadas en su caso, para que una vez que haya recibido la suficiente información pueda, junto con su médico tomar una decisión.
El tratamiento del cáncer de vejiga, como ocurre en la mayoría de los tumores, es un tratamiento multidisciplinar. Distintas especialidades trabajan juntas para combinar terapias y ofrecer al paciente las mayores posibilidades de curación.
El plan de tratamiento del cáncer de vejiga se basa en una serie de normas y pautas (protocolo), establecidas por cada hospital basándose en la experiencia clínica.
Estos protocolos, recogen las indicaciones o limitaciones de tratamiento en función de una serie de factores:
- Tipo de cáncer.
- Estadio en el que se encuentra la enfermedad (TNM).
- Grado celular.
Probablemente, el médico también tendrá en cuenta, si además del cáncer de vejiga, existen otras enfermedades importantes que puedan dificultar la realización de algún tratamiento específico.
Por tanto el tratamiento propuesto por el especialista no va a ser el mismo en todos los pacientes.
Los tratamientos más frecuentemente empleados en el cáncer de vejiga son, fundamentalmente, la cirugía, la radioterapia, la inmunoterapia y la quimioterapia.
Cáncer de la vejiga en estadio 0 (carcinoma papilar y carcinoma in situ)El tratamiento para el estadio 0 puede incluir los siguientes procedimientos:
- Resección transuretral con fulguración.
- Resección transuretral con fulguración, seguida de terapia biológica intravesical o quimioterapia.
- Cistectomía segmentaria.
- Cistectomía radical.
Cáncer de la vejiga en estadio IEl tratamiento del cáncer de vejiga en estadio I puede incluir los siguientes procedimientos:
- Resección transuretral con fulguración.
- Resección transuretral con fulguración seguida por terapia biológica intravesical o quimioterapia.
- Cistectomía segmentaria o radical.
- Radioterapia con implantes con o sin radioterapia externa.
Cáncer de la vejiga en estadio IIEl tratamiento del cáncer de vejiga en estadio II puede incluir los siguientes procedimientos:
- Cistectomía radical con cirugía para extirpar los ganglios linfáticos de la pelvis o sin esta.
- Quimioterapia de combinación seguida de cistectomía radical.
- Radioterapia externa junto con quimioterapia.
- Radioterapia con implantes antes o después de la radioterapia externa.
- Resección transuretral con fulguración.
- Cistectomía segmentaria.
Cáncer de la vejiga en estadio IIIEl tratamiento del cáncer de vejiga en estadio III puede incluir los siguientes procedimientos:
- Cistectomía radical, con cirugía o sin esta, para extirpar los ganglios linfáticos de la pelvis.
- Quimioterapia de combinación seguida de cistectomía radical.
- Radioterapia externa combinada con quimioterapia.
- Radioterapia externa con radioterapia con implantes.
- Cistectomía segmentaria.
Cáncer de la vejiga en estadio IV
El tratamiento del cáncer de vejiga en estadio IV puede incluir los siguientes procedimientos:
- Cistectomía radical, con cirugía o sin esta, para extirpar los ganglios linfáticos de la pelvis.
- Radioterapia externa (puede ser como terapia paliativa para aliviar los síntomas y mejorar la calidad de vida).
- Derivación de la orina como terapia paliativa para aliviar los síntomas y mejorar la calidad de vida.
- Cistectomía como terapia paliativa para aliviar los síntomas y mejorar la calidad de vida.
- Quimioterapia sola o después del tratamiento local (cirugía o radioterapia).
Opciones de tratamiento para el cáncer de vejiga recidivante
El tratamiento del cáncer de vejiga recidivante depende del tratamiento anterior y el lugar donde el cáncer recidivó. El tratamiento puede incluir los siguientes procedimientos:
- Cirugía.
- Quimioterapia.
- Radioterapia.
Cirugía
El tipo de cirugía que se puede aplicar en el cáncer de vejiga varía en función del estadio en el que se encuentra el tumor.
Cuando el cáncer de vejiga es un tumor superficial es posible realizar una resección transuretral (RTU) del mismo. Se realiza empleando un aparato denominado resector, que se introduce en la vejiga a través de la uretra. Consiste en la resección y extracción de pequeños fragmentos de tejido vesical.
Si la lesión de la vejiga es infiltrante una RTU no suele ser suficiente para extirpar por completo el tumor, por lo que es preciso realizar una cirugía más amplia que consiste en la extirpación parcial o completa de la vejiga. A este tipo de cirugía se le denomina cistectomía parcial o radical, respectivamente.
La cistectomía radical es la técnica más empleada. Además de la extirpación de la vejiga es preciso una resección de los ganglios linfáticos próximos y de los órganos vecinos. En el hombre se extrae la próstata y vesículas seminales y en la mujer el útero, ovarios y parte de la vagina.Quimioterapia
La quimioterapia es un tratamiento del cáncer que utiliza medicamentos para interrumpir el crecimiento de células cancerosas, mediante su destrucción o evitando su multiplicación. Cuando la quimioterapia se administra por boca o se inyecta en una vena o músculo, los medicamentos ingresan en el torrente sanguíneo y pueden llegar a las células cancerosas en todo el cuerpo (quimioterapia sistémica).
Cuando la quimioterapia se coloca directamente en la columna vertebral, un órgano o una cavidad corporal como el abdomen los medicamentos afectan principalmente las células cancerosas de esas áreas (quimioterapia regional). El cáncer de vejiga se puede tratar con quimioterapia intravesical (entra en la vejiga mediante un tubo introducido en la uretra). La forma de administración de la quimioterapia depende del tipo y el estadio del cáncer que está siendo tratado.
Radioterapia
Su objetivo es destruir las células tumorales causando el menor daño posible a los tejidos sanos que rodean dicho tumor.
La radioterapia se puede emplear como tratamiento único en aquellos pacientes en los que no se ha podido realizar una cirugía, por lo avanzado de la enfermedad o por su estado general.
Asimismo, se puede administrar antes de la cirugía para disminuir su tamaño y facilitar la extirpación del tumor, o después de la misma, para destruir las posibles células tumorales que hayan podido quedar tras la intervención.
En casos muy seleccionados, la radioterapia se puede administrar con o sin quimioterapia, tras una resección transuretral, con el objetivo de destruir el tumor y evitar una cistectomía.
El tratamiento con radioterapia siempre es individualizado, es decir, cada enfermo tendrá su tratamiento específico y distinto al de otro paciente, dependiendo de la extensión de la enfermedad.
La radioterapia para el cáncer de vejiga puede ser de 2 tipos:
- Externa: se emplean máquinas de gran tamaño que, en ningún momento contactan con el enfermo.
- Interna: también denominada radioterapia intersticial. Se utiliza material radiactivo que se introduce en el interior del organismo en contacto directo con el tumor.
Planificación del tratamiento con RT:
Antes de empezar con el tratamiento propiamente dicho, es preciso realizar una planificación o simulación del mismo. Su finalidad es determinar una serie de parámetros que variarán dependiendo del tipo, de la localización y de la extensión del tumor, así como de las características anatómicas de cada enfermo.
Durante todo el tratamiento, el paciente ha de permanecer inmóvil y mantener la misma postura. Es frecuente, que próximo a la zona del tumor se encuentren determinadas estructuras importantes como las cabeas femorales, el recto, entre otros. Para administrar la radiación con una precisión elevada y evitar que los tejidos sanos que rodean al tumor reciban más dosis de la tolerada, se utilizan sistemas de inmovilización muy precisos para que permitan la administración de la radiación con gran exactitud.
Habitualmente, para realizar el cálculo de la dosis que va a recibir tanto el tumor como los tejidos sanos de alrededor del mismo, es necesario realizar una tomografía de localización, cuyas imágenes se introducen en la computadora, donde se determina el volumen de tratamiento.
Antes de la realización de la tomografía se determina el sistema de inmovilización más adecuado para cada paciente según la técnica que se vaya a aplicar.
Una vez realizada la planificación, estos sistemas de fijación permiten su reproducción diaria en la sala de tratamiento.
¿Dónde se realiza el tratamiento con radioterapia?
Las habitaciones donde se realizan los tratamientos de radioterapia externa se llaman salas de radioterapia o búnkeres. Estas habitaciones poseen paredes de hormigón con un gran espesor que proporcionan un aislamiento perfecto impidiendo que la radiación salga fuera de ellas.
Mientras dura la sesión de tratamiento el paciente estará solo en el interior de la sala, pero vigilado por el personal especializado a través de un circuito de televisión y un interfono.
¿Por qué es necesario acudir todos los días?
Si se administrara toda la dosis de radiación en una única sesión se producirían daños muy serios en los tejidos. Para minimizar estos efectos secundarios, la dosis total de radiación se fracciona, repartiéndose en un número determinado de sesiones y días.
El fraccionamiento estándar consiste en administrar una sesión al día durante cinco días a la semana descansando dos, generalmente sábados y domingos. Para su administración no es necesario estar ingresado, puede acudir al hospital para el tratamiento y una vez finalizado volver a su casa.
¿Cuánto dura el tratamiento?
El tratamiento de radioterapia suele durar entre dos y siete semanas, dependiendo de la dosis que se administre y del número total de sesiones.
Diariamente, cada sesión dura sólo unos minutos (quince aproximadamente). El tiempo real de irradiación dura unos segundos.
Una vez finalizado el tratamiento diario, puede estar en contacto con otras personas, ya que no emite ningún tipo de radiactividad. Sus relaciones sociales, laborales y familiares no tienen por qué verse afectadas mientras dure el tratamiento.
Efectos secundarios:
La radioterapia, al mismo tiempo que elimina células enfermas, puede afectar a los tejidos sanos cercanos al área de tratamiento y como consecuencia aparecen efectos secundarios en la zona que ha recibido el tratamiento.
Estos efectos son difíciles de prever con exactitud, ya que dependen de múltiples factores como la zona del organismo donde se realiza el tratamiento, la dosis, el fraccionamiento y la susceptibilidad individual de cada persona. En algunos casos se producen efectos mínimos, mientras que en otros son más serios y es necesario administrar tratamiento médico para su control..Radioterapia Interna
Es una técnica de tratamiento que consiste en introducir en el interior del organismo isótopos radiactivos. Se pueden implantar de forma temporal o permanente en la zona a tratar.
Con la radioterapia interna se logra administrar altas dosis de radiación a cortas distancias, de tal forma, que llega muy poca dosis a los tejidos sanos circundantes al implante.
¿Cómo se colocan los implantes?Dependiendo del tipo de implante que se vaya a realizar es necesario permanecer ingresado en el hospital durante 1 o dos días, en otros casos el paciente podrá irse a su casa el mismo día tras recibir el tratamiento. Bajo sedación o anestesia general, se efectuará la colocación de los isótopos radiactivos.
¿Es necesario permanecer aislado?
En ocasiones, mientras tenga colocados los implantes es necesario que permanezca en una habitación, preparada especialmente para tal fin.
El paciente estará controlado, en todo momento, a través de un monitor de televisión por el personal sanitario responsable de su cuidado.¿Cuánto dura el tratamiento?
La duración del tratamiento dependerá en gran medida del tipo de isótopo que se haya empleado en el implante y de la cantidad de dosis que se quiera administrar en la zona del tumor, pero generalmente oscila entre minutos y días.
- Vesícula Biliar (Cáncer)
- Cáncer que se forma en tejidos de la vesícula biliar. La vesícula biliar es un órgano en forma de pera, que se encuentra debajo del hígado, que recolecta y almacena la bilis (líquido elaborado por el hígado para digerir las grasas). El cáncer de vesícula biliar comienza en la capa interna de tejido y se disemina a través de las capas externas mientras crece.
El carcinoma de la vesícula biliar es un tumor relativamente raro, suponiendo el 5º de los tumores gastrointestinales.
La mayoría de los carcinomas de la vesícula biliar son adenocarcinomas. Son raros otros tipos histológicos de tumores como los de células pequeñas indiferenciados, escamosos, sarcomas o incluso linfomas.
El factor pronóstico más importante es el grado de extensión del tumor, según la clasificación en estadios que se ha descrito en el apartado anterior. Así un tumor en estadio I puede curarse, mientras que la supervivencia a los 5 años en el estadio II es ya inferior al 10% y prácticamente nula en el estadio IV.
La edad, el estado de salud general de la persona, así como los síntomas que padece, también pueden influir en el pronóstico de este tumor.
Opciones de TratamientoCáncer de la vesícula biliar localizado
El tratamiento del cáncer de vesícula biliar localizado puede incluir los siguientes procedimientos:
- Cirugía para extirpar la vesícula biliar y parte del tejido que la rodea. También se pueden extirpar el hígado y los ganglios linfáticos cercanos. Después de la cirugía se puede administrar radioterapia, con quimioterapia o sin esta.
- Radioterapia, con quimioterapia o sin ella.
Cáncer de la vesícula biliar inoperableEl tratamiento del cáncer de vesícula biliar inoperable puede incluir los siguientes procedimientos:
- Radioterapia como tratamiento paliativo, con cirugía o sin esta, o la colocación de cánulas, para aliviar los síntomas causados por el bloqueo de los conductos biliares.
- Cirugía como tratamiento paliativo para aliviar los síntomas causados por el bloqueo de los conductos biliares.
- Quimioterapia como tratamiento paliativo para aliviar los síntomas causados por el cáncer.
Cirugía
El tumor en estadio I, localizado en la vesícula biliar, es resecable quirúrgicamente, si el paciente se encuentra en condiciones físicas para someterse a esta intervención. Este es el único estadio en el que el tumor puede ser curable mediante la extirpación quirúrgica. Pero desafortunadamente esta situación solo supone del 10 al 30% de los casos.
La cirugía consiste en una colecistectomía, una extirpación de la vesícula biliar y de los tejidos que la rodean (conducto biliar extrahepático, y tejido hepático adyacente), así como de los ganglios linfáticos de la zona.
Cuando el tumor sobrepasa estos límites e infiltra los tejidos de órganos vecinos, como el hígado, páncreas, intestino delgado o vasos sanguíneos, la extirpación quirúrgica del tumor puede ser posible, aunque muy dificultosa y con mucha probabilidad de complicaciones postquirúrgicas, pero también puede ser imposible resecar el tumor por completo. En estas circunstancias el tratamiento quirúrgico puede tener un objetivo paliativo solamente, para liberar la obstrucción de la bilis, mediante una derivación quirúrgica de la vía biliar o para colocación de un implante endoscópico.Quimioterapia
La quimioterapia puede administrarse en concomitancia con la radioterapia en la enfermedad localmente avanzada. En esta situación el fármaco más utilizado y estudiado es el 5-Fluorouracilo.
Cuando la enfermedad está avanzada el tratamiento tiene solamente un objetivo paliativo.
El cáncer de la vesícula biliar se considera como un tumor particularmente quimio-resistente. Han sido pocos lo fármacos estudiados en el tratamiento de esta enfermedad en fase avanzada. Se utilizan esquemas de poliquimioterapia con el 5-Fluoruracilo como fármaco principal, asociado a platinos (Cisplatino, Oxaliplatino) y, más recientemente también a la Gemcitabina. La posibilidades de respuesta a estos fármacos es baja. La mediana de supervivencia no llega al año.Radioterapia
El carcinoma de la vesícula biliar tiene un patrón de diseminación locorregional por lo que un tratamiento local como la radioterapia puede tener un papel importante en esta enfermedad.
Cuando el tumor sobrepasa los límites de la vesícula biliar o es irresecable la radioterapia puede administrarse como tratamiento paliativo.
Actualmente se contempla también que la radioterapia puede mejorar las posibilidades de control local de la enfermedad tras una cirugía completa en enfermedad locálmente avanzada, pero este enfoque terapéutico aun está bajo investigación mediante ensayos clínicos.
Planificación del tratamiento con RT:
Antes de empezar con el tratamiento propiamente dicho, es preciso realizar una planificación o simulación del mismo. Su finalidad es determinar una serie de parámetros que variarán dependiendo del tipo, de la localización y de la extensión del tumor, así como de las características anatómicas de cada enfermo.
Durante todo el tratamiento, el paciente ha de permanecer inmóvil y mantener la misma postura. Es frecuente, que próximo a la zona del tumor se encuentren determinadas estructuras importantes como la medula espinal, el hígado, el estomago, el páncreas, entre otros. Para administrar la radiación con una precisión elevada y evitar que los tejidos sanos que rodean al tumor reciban más dosis de la tolerada, se utilizan sistemas de inmovilización muy precisos para que permitan la administración de la radiación con gran exactitud.
Habitualmente, para realizar el cálculo de la dosis que va a recibir tanto el tumor como los tejidos sanos de alrededor del mismo, es necesario realizar una tomografía de localización, cuyas imágenes se introducen en la computadora, donde se determina el volumen de tratamiento.
Antes de la realización de la tomografía se determina el sistema de inmovilización más adecuado para cada paciente según la técnica que se vaya a aplicar.
Una vez realizada la planificación, estos sistemas de fijación permiten su reproducción diaria en la sala de tratamiento.
¿Dónde se realiza el tratamiento con radioterapia?
Las habitaciones donde se realizan los tratamientos de radioterapia externa se llaman salas de radioterapia o búnkeres. Estas habitaciones poseen paredes de hormigón con un gran espesor que proporcionan un aislamiento perfecto impidiendo que la radiación salga fuera de ellas.
Mientras dura la sesión de tratamiento el paciente estará solo en el interior de la sala, pero vigilado por el personal especializado a través de un circuito de televisión y un interfono.
¿Por qué es necesario acudir todos los días?
Si se administrara toda la dosis de radiación en una única sesión se producirían daños muy serios en los tejidos. Para minimizar estos efectos secundarios, la dosis total de radiación se fracciona, repartiéndose en un número determinado de sesiones y días.
El fraccionamiento estándar consiste en administrar una sesión al día durante cinco días a la semana descansando dos, generalmente sábados y domingos. Para su administración no es necesario estar ingresado, puede acudir al hospital para el tratamiento y una vez finalizado volver a su casa.
¿Cuánto dura el tratamiento?
El tratamiento de radioterapia suele durar entre dos y siete semanas, dependiendo de la dosis que se administre y del número total de sesiones.
Diariamente, cada sesión dura sólo unos minutos (quince aproximadamente). El tiempo real de irradiación dura unos segundos.
Una vez finalizado el tratamiento diario, puede estar en contacto con otras personas, ya que no emite ningún tipo de radiactividad. Sus relaciones sociales, laborales y familiares no tienen por qué verse afectadas mientras dure el tratamiento.
Efectos secundarios:
La radioterapia, al mismo tiempo que elimina células enfermas, puede afectar a los tejidos sanos cercanos al área de tratamiento y como consecuencia aparecen efectos secundarios en la zona que ha recibido el tratamiento.
Estos efectos son difíciles de prever con exactitud, ya que dependen de múltiples factores como la zona del organismo donde se realiza el tratamiento, la dosis, el fraccionamiento y la susceptibilidad individual de cada persona. En algunos casos se producen efectos mínimos, mientras que en otros son más serios y es necesario administrar tratamiento médico para su control..
.png)
